Lokalizált gócpontok
A már több mint 3500 éve is észlelt epilepszia kiváltó okait az ókori egyiptomi és kínai leírások szerint a természetfeletti erőkben keresték, de még a középkorban is a visszafelé mondott imákkal próbálták gyógyítani az emberi agy egyik legsúlyosabb betegségét. Néhány száz évvel ezelőtt Európában az epilepsziásokat kiközösítették, üldözték, kínozták őket, és helyzetük napjainkra sem normalizálódott. „A betegség társadalmi elfogadottsága továbbra is kritikán aluli, gyakorlatilag a 21. században is stigmatizáló hatású” – vázolja a helyzetet Tóth Márton. Maga az epilepszia a központi idegrendszer, pontosabban az agy működési zavara, túlzott elektromos aktivitása, melynek során elektromos kisülések keletkeznek. Következményei egyebek között ködös tudatállapotban, akár eszméletvesztésben, zavartságban, izomgörcsökben, vizelet- és széklettartási képtelenségben nyilvánulhatnak meg. A műtéttel gyógyítható epilepsziát okozó góc elsősorban fejlődési rendellenességre (ún. focalis corticalis dysplasiára, FCD-re) vezethető vissza, ám felnőttkorban súlyos balesetek és betegségek nyomán is kialakulhatnak elváltozások az emberi agyban. „A betegség a világ népességének 0,5–1 százalékát érinti, Magyarországon mintegy hetvenezer a diagnosztizált epilepsziások száma – érzékelteti a probléma súlyosságát a neurológus. – Az érintettek közel kétharmada gyógyszerekkel rohammentessé tehető, azonban a fennmaradó harminc százalék esetében más alternatívára van szükség.”
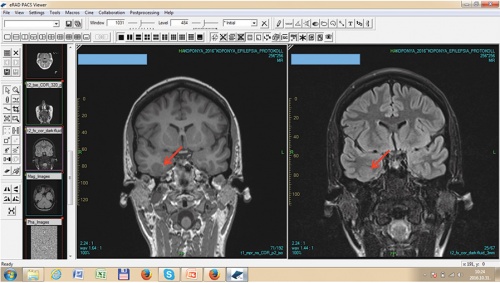 Koponya MR: jobb oldali sulcus collateralis mentén focalis corticalis dysplasia (FCD)?
Koponya MR: jobb oldali sulcus collateralis mentén focalis corticalis dysplasia (FCD)? Innovatív beavatkozás
A megoldást az epilepsziáért felelős góc(ok) lokalizálása és ezt követően a műtéti beavatkozás jelentheti, ám a hagyományos diagnosztikai módszerek, mint a koponya MRI vagy a daganatos betegségek kórismézésében az egyik legkorszerűbb képalkotó vizsgáló eljárás, a PET (PET/MR), valamint a koponyára helyezett elektroenkefalográfia eljárás (EEG) egyre több esetben már nem képes egyértelműen megmutatni az epileptogén zónát. Ezekben a helyzetekben nyújthat segítséget a koponyán belül elhelyezett, úgynevezett intrakraniális elektródák használatával a betegek agyi tevékenységét napi 24 órán keresztül, valós időben történő megfigyelésére alkalmas elektroenkefalográfia (iEEG) eljárás.
 Az iEEG monitorozás eredménye alapján elvégzett epilepsziasebészeti műtét során nyert mintán elvégzett kórszövettani vizsgálattal sikerült egyértelműen meghatározni a pontos diagnózist: FCD 1.
Az iEEG monitorozás eredménye alapján elvégzett epilepsziasebészeti műtét során nyert mintán elvégzett kórszövettani vizsgálattal sikerült egyértelműen meghatározni a pontos diagnózist: FCD 1.Az ehhez szükséges ismeretekkel Tóth Márton Európa egyik vezető epileptológiai centrumában, a franciaországi Lyonban vértezte fel magát, mert mint mondta, az iEEG eljárás egy másik, úgynevezett szubdurális változatánál ez bizonyos esetekben (például kétoldali eltéréseknél) hatékonyabb lehet, kisebb kockázattal és kevesebb szövődménnyel is jár. „Míg a szubdurális eljárás esetében el kell távolítani a koponyatetőt, majd az agy felszínére egy hálószerű elektródasor kerül, addig a sztereotaxiás EEG eljárás során a koponya egy vagy két oldalára fúrt, 2,3 milliméter átmérőjű lyukakon vezetik be a 0,8 milliméter átmérőjű, egyenként 5-15 kontaktot tartalmazó elektródákat, akár tizenöt darabot is az agyba” – avat be a folyamat részleteibe az orvoscsoport másik tagja, Horváth Zsolt idegsebész.
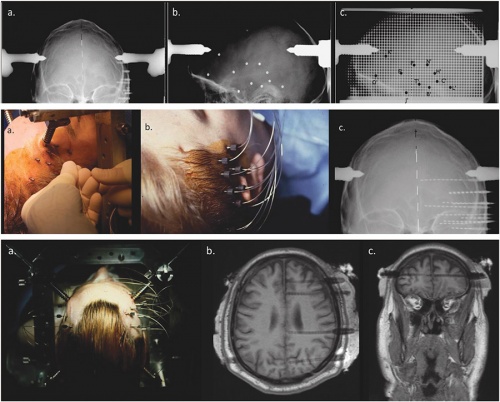 Mélyelektródák behelyezésének folyamata
Mélyelektródák behelyezésének folyamataA folyamatosan tizedmilliméternyi precizitást igénylő beavatkozás több óráig tart. Összehasonlításul: a Parkinson-kóros betegek esetében a beültetett elektródák száma általában nem haladja meg a négyet, a műtét pedig úgy három és fél órát vesz igénybe. Az elektródák bejuttatásához szükséges szúrcsatorna hosszát és útvonalát a neuronavigációs rendszer segítségével számítják ki, az idegsebész szerint a legnagyobb kihívást a kritikus fontosságú agyszövetek megsértésének kockázata és az agyi erek elkerülése jelenti. Emiatt fuzionálják a CT, az MRI és a katéteres angiográfiás vizsgálatokat. A műtét csupán az első lépés az epilepszia gócpontjának lokalizálásában, ezután kezdődik ugyanis egy akár több héten keresztül tartó monitorozás. „Az ismétlődő rohamok során valós időben figyelhetjük meg az agy működését és az egész folyamat menetét, lépésről lépésre visszafejtve a kiindulópont pontos helyét – magyarázza Tóth Márton.
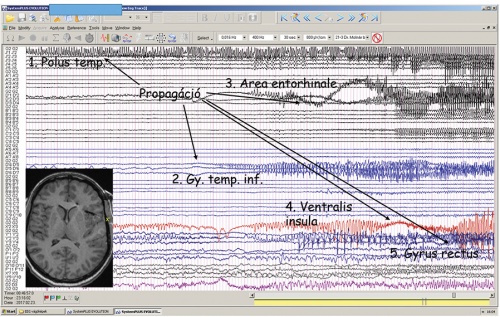 A roham időbeni és térbeni terjedésének folyamata
A roham időbeni és térbeni terjedésének folyamataA mélyelektródás eljáráshoz szükséges magas színvonalú képi diagnosztikát a Pécsi Diagnosztikai Központ és az ott dolgozó MTA–PTE kutatócsoport biztosítja, a kelet-közép-európai régió legfejlettebb neuronavigációs rendszereit pedig két GINOP-os pályázat révén sikerült beszerezni.
Költséghasznos beavatkozás
Az orvoscsoport az első sikeres beavatkozást egy olyan fiatal nőn végezte el 2017 februárjában, aki három gyógyszer szedése mellett is visszatérő éjszakai rohamokkal küzdött, korábban inoperábilisnak – műtétileg nem gyógyíthatónak – nyilvánították. A 17 napos monitorozást követően lokalizálták a gócpontot, majd egy következő műtéttel sikerült eltávolítani azt az agyból. „A páciens azóta már csak egyetlen gyógyszert szed, és közel két éve rohammentes, ma már a gyermekvállaláson gondolkozik” – számol be a fejleményekről a neurológus, aki szerint az ilyen gyógyulásokért érdemes dolgozni. A szakember azt is elmondta, hogy a rohamok megszűnésével radikálisan csökken az epilepsziások emelkedett halálozási kockázata, javul az életminősége, emellett a betegségre fordított kiadások is a töredékére esnek vissza. „A gyógyszerek ára elérheti havonta akár az 50 ezer forintot, de az indirekt költségeket tovább emeli a rohamoknál hívott mentő vagy az intenzív osztály igénybevétele, és nem utolsósorban a beteg állandó felügyeletét ellátó családtag munkaerőpiacról való teljes kiesése is” – említ néhány tényezőt Tóth Márton, a lista pedig messze nem teljes.
A számítások szerint a rohammentes állapot elérése minden egyes befektetett forint három és félszeresét hozza vissza, de a teljes szociális és társadalmi vetületével még maguk az orvosok sincsenek tisztában, mert az ehhez szükséges prospektív (új mintafelvétellel járó – a szerk.) vizsgálatok egyelőre nem készültek el. Az orvoscsoport éppen ezért a programban részt vevő betegektől folyamatos együttműködést vár el, hogy később is nyomon követhessék a személyiségükben és az életvitelükben bekövetkezett változásokat.•